POR MARÍA DEL CARMEN CALDERÓN BERROCAL, CRONISTA OFICIAL DE CABEZA LA VACA (BADAJOZ).
Un estudio reciente aporta evidencia que refuerza la hipótesis de que la fibromialgia posee fundamentos biológicos, particularmente en lo que respecta al procesamiento del dolor. Esta investigación, presentada en el marco del Colegio Americano de Reumatología, analiza los mecanismos neurobiológicos implicados en la percepción dolorosa de los pacientes diagnosticados con esta enfermedad.
Tradicionalmente, una parte de la comunidad reumatológica ha mostrado escepticismo ante la existencia de una base orgánica clara para la fibromialgia, interpretando sus manifestaciones como fenómenos predominantemente subjetivos o de origen psicosomático. Sin embargo, estudios recientes han comenzado a cuestionar esta perspectiva al identificar alteraciones medibles en el sistema nervioso central.
La investigación en cuestión examinó a un grupo de dieciocho pacientes mediante técnicas de resonancia magnética funcional, evaluando el flujo sanguíneo cerebral en respuesta a estímulos dolorosos. Los resultados sugieren que existe una relación significativa entre la actividad cerebral frente al dolor y la disponibilidad de los receptores μ-opioides, responsables de modular la respuesta analgésica endógena.
Trabajos previos, como los realizados por Daniel J. Clauw y otros especialistas en el área, ya habían señalado que los pacientes con fibromialgia presentan una mayor sensibilidad a estímulos térmicos, táctiles y de presión, lo que apunta a una alteración en los mecanismos de procesamiento del dolor.
Asimismo, se ha observado que estos pacientes pueden mostrar una producción elevada de opioides endógenos —como las endorfinas— junto con una disminución en la disponibilidad funcional de sus receptores, lo que podría explicar la persistencia del dolor a pesar de dichos mecanismos compensatorios.
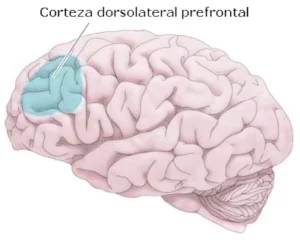
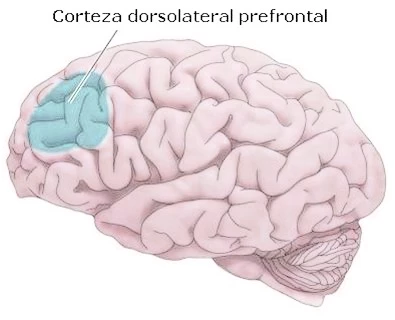
El estudio actual profundiza en esta línea al demostrar que ambos fenómenos —la hiperactividad cerebral ante estímulos dolorosos y la menor disponibilidad de receptores μ-opioides— pueden coexistir en las mismas regiones cerebrales de los pacientes. En particular, se identificó una correlación negativa entre la unión de estos receptores y la intensidad de la respuesta cerebral al dolor: a menor disponibilidad de receptores, mayor actividad cerebral asociada al dolor. Además, se observó una correlación positiva en la corteza prefrontal dorsolateral derecha, área implicada en la modulación cognitiva del dolor.
Estos hallazgos permiten plantear que, en algunos individuos con fibromialgia, podría existir una regulación descendente de los receptores opioides, lo que contribuiría a una mayor sensibilidad al dolor. Esta hipótesis también ayudaría a explicar la limitada eficacia de los tratamientos basados en opioides en este grupo de pacientes.
Cabe destacar que la investigación contó con financiación de instituciones como el Institutos Nacionales de Salud y el Departamento de Defensa de los Estados Unidos. Este hecho resulta relevante en el contexto de otras investigaciones sobre enfermedades multisintomáticas crónicas, como el denominado síndrome de la Guerra del Golfo, descrito tras el Guerra del Golfo. Dicho síndrome comparte características clínicas con la fibromialgia, incluyendo fatiga persistente, alteraciones cognitivas, dolor musculoesquelético y otros síntomas sistémicos, lo que sugiere posibles mecanismos fisiopatológicos comunes.
En conjunto, estos avances contribuyen a consolidar la comprensión de la fibromialgia como un trastorno con bases neurobiológicas identificables, alejándose progresivamente de interpretaciones exclusivamente subjetivas y abriendo nuevas vías para su abordaje terapéutico.
El síndrome de la Guerra del Golfo es un trastorno crónico que afecta a numerosos veteranos del conflicto conocido como Guerra del Golfo. Se caracteriza por la presencia de múltiples síntomas persistentes que no pueden explicarse completamente por diagnósticos médicos convencionales.
El síndrome fue descrito tras observar que muchos excombatientes desarrollaban una enfermedad multisintomática crónica. Para su identificación, organismos como el Instituto de Medicina han señalado que los pacientes suelen presentar síntomas durante al menos seis meses en varias de las siguientes áreas:
Fatiga crónica
Alteraciones del estado de ánimo y la cognición (problemas de memoria o concentración)
Dolor musculoesquelético
Trastornos gastrointestinales
Problemas respiratorios
Síntomas neurológicos
No existe una causa única confirmada, pero se han propuesto varios factores asociados a la exposición durante el conflicto:
Sustancias químicas (como pesticidas o agentes neurotóxicos)
Vacunas administradas en condiciones especiales (aquí tendríamos que ver posibles causas de las vacunas del Covid, por ejemplo)
Exposición a humo de pozos petrolíferos en llamas
Estrés físico y psicológico extremo
Actualmente, se considera que el síndrome puede resultar de una interacción compleja entre factores biológicos y ambientales, más que de una sola causa.
El síndrome de la Guerra del Golfo comparte similitudes con otras condiciones como la fibromialgia y el síndrome de fatiga crónica. En todos estos casos se observan:
Alteraciones en el procesamiento del dolor
Disfunciones del sistema nervioso central
Síntomas difusos y persistentes
Por ello, algunos investigadores los agrupan dentro de los llamados síndromes de sensibilidad central, donde el sistema nervioso amplifica las señales de dolor y malestar.
No existe una cura específica. El abordaje suele ser multidisciplinar e incluye:
Tratamiento farmacológico para el dolor y otros síntomas
Terapias psicológicas
Rehabilitación física
Cambios en el estilo de vida
Nada que asegure que es correcto el tratamiento ni asegure resultados. No hay tratamiento, esa es la realidad.
El síndrome de la Guerra del Golfo como la fibromialgia, representa un ejemplo importante de enfermedad compleja en la que los factores biológicos, ambientales y neurológicos interactúan. Su estudio ha contribuido a una mejor comprensión de otros trastornos crónicos similares, especialmente aquellos relacionados con la percepción del dolor y la fatiga.
En el contexto de la fibromialgia, diversos estudios han señalado la posible implicación de alteraciones neuroquímicas, entre ellas la disminución de los niveles de serotonina. Este neurotransmisor desempeña un papel esencial en la modulación del dolor, la regulación del sueño y el equilibrio emocional, por lo que su déficit podría contribuir a explicar algunos de los síntomas característicos de esta enfermedad.
Otra explicación que se da como base de la fibromialgia es en relación con la serotonina. La reducción de serotonina se ha vinculado con una mayor sensibilidad al dolor, lo que podría justificar, al menos parcialmente, la intensidad de las molestias musculoesqueléticas en estos pacientes. Asimismo, su papel en la regulación del ciclo sueño-vigilia ayuda a comprender la frecuente presencia de insomnio o sueño no reparador.
Por otro lado, niveles bajos de serotonina también se han asociado con trastornos afectivos como la ansiedad y la depresión, así como con cefaleas tipo migraña. En este último caso, la disminución del neurotransmisor puede favorecer la vasodilatación cerebral, generando inflamación y dolor pulsátil.
Existen diferencias por sexo. La mayor prevalencia de fibromialgia en mujeres ha sido relacionada, entre otros factores, con diferencias hormonales. Algunos autores sugieren que los estrógenos influyen en la actividad de los neurotransmisores, incluida la serotonina, lo que podría hacer que las mujeres sean más sensibles a sus fluctuaciones. Esta interacción también podría explicar por qué ciertos tratamientos que actúan sobre este sistema resultan especialmente eficaces en pacientes femeninas.
La serotonina interviene en múltiples procesos fisiológicos y psicológicos, entre ellos:
Regulación del estado de ánimo
Control del sueño
Modulación del dolor
Conducta alimentaria y función sexual
Regulación neuroendocrina
Además, actúa como un modulador del “reloj biológico”, coordinando variables como la temperatura corporal, la respuesta al estrés y los ritmos circadianos, todos ellos fundamentales para un descanso adecuado.
La disminución de este neurotransmisor que es la serotonina puede manifestarse a través de síntomas tanto físicos como psicológicos. Entre los más frecuentes se incluyen:
Síntomas físicos:
Fatiga persistente
Trastornos del sueño
Alteraciones del apetito
Cefaleas
Dolor musculoesquelético
Distensión abdominal
Síntomas psicológicos:
Ansiedad e irritabilidad
Estado de ánimo depresivo
Dificultades de memoria y concentración
Alteraciones en la libido
En casos más severos, pueden aparecer manifestaciones como inestabilidad emocional, pensamientos intrusivos o alteraciones del control conductual, lo que requeriría atención clínica especializada.
Pero existen estrategias para mejorar los niveles de serotonina. El abordaje para optimizar la función serotoninérgica suele ser multidimensional:
Actividad física regular, especialmente ejercicio aeróbico, que favorece la síntesis de precursores como el triptófano.
Alimentación equilibrada, con aporte de ácidos grasos omega-3 presentes en pescados, frutos secos y semillas.
Exposición a la luz solar, que contribuye a la regulación de los ritmos circadianos.
Manejo del estrés, mediante técnicas como la meditación, el yoga o la respiración diafragmática.
Intervención farmacológica, cuando es necesaria y siempre bajo supervisión médica, dado el riesgo de efectos adversos como el síndrome serotoninérgico.
Actividades gratificantes, que promuevan el bienestar emocional y la estabilidad afectiva.
La evidencia disponible sugiere que la serotonina desempeña un papel relevante en la fisiopatología de la fibromialgia. Aunque no constituye el único factor implicado, su alteración contribuye a explicar la complejidad de los síntomas, integrando dimensiones físicas, emocionales y cognitivas. Esto refuerza la necesidad de un enfoque terapéutico integral orientado tanto a los aspectos biológicos como psicosociales del trastorno.
Pero aún existe otra teoría que intenta aclarar la posible causa de la fibromialgia. Un estudio publicado en la revista InTidyn plantea una nueva explicación sobre el origen de la fibromialgia, una enfermedad que durante años ha generado debate dentro de la comunidad médica.
Este trastorno ha sido motivo de discusión porque, mientras algunos especialistas lo consideran una afección física, otros han defendido que su origen es principalmente psicológico. Sin embargo, nuevas investigaciones apuntan con más fuerza hacia una base biológica.
El trabajo, desarrollado con apoyo del Centro Nacional de Información Biotecnológica de los Institutos Nacionales de Salud de Estados Unidos, sugiere que la fibromialgia podría estar relacionada con alteraciones en la regulación de la temperatura corporal.
El problema estaría en problemas en el control térmico del organismo. El cuerpo humano mantiene normalmente una temperatura cercana a los 37 °C gracias a la circulación sanguínea, que actúa como un sistema de refrigeración. En personas con fibromialgia, este mecanismo no funcionaría de forma adecuada.
El hipotálamo, región del cerebro encargada de regular la temperatura, controla la apertura y el cierre de los vasos sanguíneos. Cuando hace frío, se produce vasoconstricción para conservar el calor; cuando hace calor, ocurre vasodilatación para disiparlo. Este equilibrio también interviene durante la actividad muscular.
Se producirían alteraciones en la circulación sanguínea. Según el estudio, el problema podría encontrarse en unas estructuras llamadas “shunts arteriovenosos”, que funcionan como válvulas entre los vasos sanguíneos. Estas estructuras ayudan a regular el flujo sanguíneo y, por tanto, la temperatura corporal.
En pacientes con fibromialgia, estas válvulas no funcionarían correctamente, afectando tanto a los capilares como a la distribución de nutrientes en los tejidos. Esto provocaría una alteración en el sistema de regulación térmica y en la oxigenación muscular.
Las consecuencias vendrían a manifestarse en músculos y sistema nervioso. Como resultado de este mal funcionamiento circulatorio, se produciría una acumulación de ácido láctico en los músculos, lo que explicaría síntomas como el dolor generalizado y la fatiga.
Además, el sistema nervioso también se vería implicado. La alteración en estos mecanismos podría aumentar la sensibilidad al dolor, haciendo que el cerebro reciba señales más intensas de lo habitual.
Se trata de una enfermedad con base física. Estos hallazgos refuerzan la idea de que la fibromialgia tiene un origen principalmente físico, aunque todavía queda mucho por investigar. La falta de conocimiento previo ha dificultado su diagnóstico y tratamiento, pero estudios como este abren la puerta a comprender mejor la enfermedad y desarrollar nuevas estrategias terapéuticas.